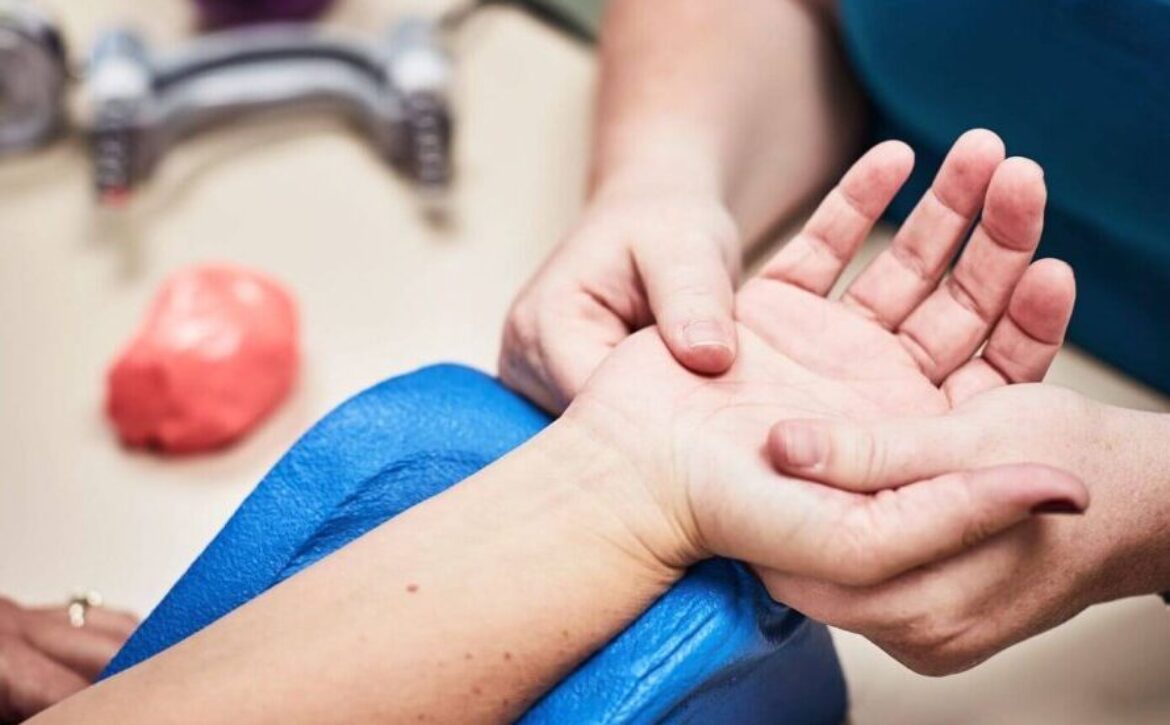
کاردرمانی دست؛ بازگشت قدرت، دقت و عملکرد در زندگی روزمره
دستها ابزار اصلی ما برای تعامل با جهان هستند؛ از سادهترین کارها مثل گرفتن لیوان و بستن دکمه لباس تا فعالیتهای پیچیدهتری مثل نوشتن، کار با ابزار یا انجام وظایف شغلی. وقتی بهدلیل آسیب، بیماری یا جراحی عملکرد دست مختل میشود، کیفیت زندگی بهطور مستقیم تحت تأثیر قرار میگیرد. اینجاست که کاردرمانی دست نقش حیاتی پیدا میکند.
کاردرمانی دست شاخهای تخصصی از کاردرمانی است که روی بازگرداندن عملکرد، قدرت، هماهنگی و دقت حرکات دست و اندام فوقانی تمرکز دارد. هدف این درمان فقط قویتر شدن عضلات نیست؛ بلکه این است که فرد بتواند دوباره کارهای واقعی زندگی را انجام دهد، با کمترین درد و بیشترین استقلال ممکن.
افرادی که دچار شکستگی، آسیب تاندون و عصب، سکته مغزی، مشکلات ارتوپدی، بیماریهای عصبی یا محدودیتهای حرکتی دست شدهاند، معمولاً بیشترین سود را از کاردرمانی دست میبرند. حتی در مواردی که بازگشت کامل عملکرد ممکن نیست، این درمان کمک میکند راههای جایگزین مؤثر و ایمن برای انجام فعالیتها پیدا شود.
در این مقاله، بهصورت مرحلهبهمرحله بررسی میکنیم که کاردرمانی دست دقیقاً چه مشکلاتی را درمان میکند، چه کسانی به آن نیاز دارند، روند جلسات چگونه است و چه انتظاراتی باید از این مسیر داشت؛ کاربردی، واقعبینانه و مناسب استفاده در فضای کلینیکی و وبلاگی.
کاردرمانی دست چه مشکلات و آسیبهایی را درمان میکند؟
وقتی صحبت از کاردرمانی دست میشود، منظور فقط درد یا ضعف ساده نیست. دست یکی از پیچیدهترین بخشهای بدن است؛ ترکیبی از استخوانها، مفاصل، عضلات، تاندونها و اعصاب که باید با دقت بالا و هماهنگی کامل کار کنند. کوچکترین اختلال در هرکدام از این اجزا میتواند عملکرد دست را بهطور جدی مختل کند.
کاردرمانی دست دقیقاً روی همین عملکرد تمرکز دارد؛ یعنی بازگرداندن توانایی استفاده مؤثر از دست در زندگی واقعی، نه صرفاً بهبود عددی در تستها.
آسیبهای ارتوپدی دست و مچ
یکی از شایعترین دلایل مراجعه به کاردرمانی دست، آسیبهای ارتوپدی است. این موارد شامل:
-
شکستگیهای دست، انگشتان یا مچ
-
دررفتگیها
-
خشکی مفصل بعد از گچگیری یا جراحی
-
دردهای مزمن مچ و انگشتان
در این شرایط، کاردرمانی دست کمک میکند دامنه حرکتی بهتدریج برگردد، خشکی مفاصل کاهش پیدا کند و دست دوباره برای فعالیتهای روزمره آماده شود.
آسیبهای تاندون و رباط
پارگی یا آسیب تاندونها از حساسترین مشکلات دست است. بعد از جراحی یا ترمیم تاندون، اگر بازتوانی درست انجام نشود، ممکن است:
-
حرکت دست محدود شود
-
چسبندگی ایجاد شود
-
قدرت و دقت حرکات کاهش یابد
کاردرمانی دست در این موارد نقش تعیینکننده دارد؛ چون تمرینها باید دقیق، مرحلهای و متناسب با روند ترمیم بافت انجام شوند. یک اشتباه کوچک میتواند نتیجه جراحی را به خطر بیندازد.
آسیبهای عصبی دست
آسیب به اعصاب دست میتواند باعث:
-
بیحسی یا گزگز
-
ضعف شدید
-
کاهش کنترل حرکتی
-
ناهماهنگی حرکات ظریف
شود. در این شرایط، کاردرمانی دست فقط روی حرکت کار نمیکند، بلکه به بازآموزی حس، هماهنگی چشم و دست و استفاده مؤثر از اندام درگیر میپردازد.
مشکلات دست بعد از سکته مغزی یا بیماریهای عصبی
در بسیاری از بیماران سکته مغزی یا بیماریهای عصبی، دست یکی از بیشترین بخشهای درگیر است:
-
ضعف یکطرفه
-
اسپاستیسیته
-
کاهش کنترل حرکات ظریف
کاردرمانی دست کمک میکند بیمار دوباره از دست درگیر در فعالیتهای روزمره استفاده کند و از کنار گذاشتن آن جلوگیری شود.
دردها و اختلالات مزمن دست
برخی افراد بدون آسیب حاد، دچار درد و محدودیت مزمن هستند؛ مثل:
-
آرتروز دست
-
سندرم تونل کارپ
-
دردهای ناشی از استفاده بیش از حد
در این موارد، کاردرمانی دست با اصلاح الگوهای حرکتی، تمرینهای هدفمند و آموزش محافظت از مفصل، نقش مهمی در کنترل علائم دارد.

کاردرمانی دست برای چه افرادی ضروری است و چه زمانی باید شروع شود؟
یکی از باورهای اشتباه این است که کاردرمانی دست فقط برای افرادی است که آسیب شدید یا جراحی بزرگ داشتهاند. در واقع، هر فردی که به هر دلیلی نتواند از دستش بهطور مؤثر در زندگی روزمره استفاده کند، کاندیدای جدی کاردرمانی دست است—حتی اگر مشکل در ظاهر «کوچک» به نظر برسد.
چه افرادی به کاردرمانی دست نیاز دارند؟
کاردرمانی دست برای طیف وسیعی از افراد کاربرد دارد، از جمله:
-
افرادی که دچار شکستگی یا دررفتگی دست و مچ شدهاند
-
بیمارانی که تحت جراحی تاندون، عصب یا مفصل قرار گرفتهاند
-
کسانی که بعد از گچگیری دچار خشکی و محدودیت حرکت شدهاند
-
بیماران سکته مغزی یا بیماریهای عصبی با درگیری دست
-
افرادی با دردهای مزمن دست، آرتروز یا سندرم تونل کارپ
-
کسانی که در حرکات ظریف مثل نوشتن، بستن دکمه یا گرفتن اشیا مشکل دارند
اگر دست نتواند نقش خودش را در انجام کارهای روزمره ایفا کند، کاردرمانی دست ضروری است؛ حتی اگر قدرت عضلانی تا حدی حفظ شده باشد.
شروع زودهنگام؛ عامل کلیدی موفقیت
زمان شروع کاردرمانی دست نقش بسیار مهمی در نتیجه درمان دارد. در بسیاری از آسیبها، اگر درمان بهموقع آغاز نشود:
-
خشکی مفصل تثبیت میشود
-
الگوهای حرکتی غلط شکل میگیرند
-
قدرت و هماهنگی دیرتر برمیگردد
-
دوره درمان طولانیتر میشود
شروع زودهنگام کاردرمانی دست—در زمان مناسب و با نظر پزشک یا جراح—کمک میکند روند ترمیم بافتها هدایتشده و ایمن پیش برود.
آیا کاردرمانی دست فقط بعد از جراحی است؟
خیر. یکی از نقشهای مهم کاردرمانی دست، پیشگیری از بدتر شدن مشکل است. در بسیاری از موارد، اگر درمان زود شروع شود:
-
نیاز به جراحی کاهش پیدا میکند
-
درد بهتر کنترل میشود
-
عملکرد دست حفظ میشود
به همین دلیل، کاردرمانی دست میتواند قبل از جراحی، بعد از جراحی یا حتی بدون جراحی انجام شود.
کودکان هم به کاردرمانی دست نیاز دارند؟
بله. کودکان ممکن است به دلایل مختلفی مثل:
-
تأخیر رشدی
-
مشکلات عصبی
-
آسیبهای هنگام بازی یا ورزش
در استفاده از دست دچار مشکل شوند. کاردرمانی دست در کودکان با تمرینهای بازیمحور کمک میکند مهارتهای حرکتی ظریف بهصورت طبیعی تقویت شوند.
چه زمانی نباید درمان را به تعویق انداخت؟
اگر:
-
درد یا محدودیت حرکت بیشتر از چند هفته طول کشیده
-
عملکرد دست در کارهای روزمره مختل شده
-
بیحسی، ضعف یا ناهماهنگی وجود دارد
بهتر است کاردرمانی دست هرچه زودتر بررسی و شروع شود. تأخیر، معمولاً درمان را سختتر میکند.
روند کاردرمانی دست چگونه است و جلسات درمان چه شکلی دارند؟
خیلیها وقتی اسم کاردرمانی دست را میشنوند، تصور میکنند درمان فقط چند حرکت ساده یا ماساژ است. واقعیت این است که اگر درمان اصولی باشد، جلسات کاملاً ساختارمند، مرحلهای و متناسب با نوع آسیب طراحی میشوند. هدف نهایی همیشه «عملکرد واقعی» دست در زندگی روزمره است، نه صرفاً بهتر شدن روی کاغذ.
مرحله اول: ارزیابی دقیق دست و اندام فوقانی
کاردرمانی دست با یک ارزیابی تخصصی شروع میشود. در این مرحله کاردرمانگر بررسی میکند:
-
دامنه حرکتی مفاصل دست، مچ و انگشتان
-
قدرت عضلانی و هماهنگی حرکات
-
وضعیت تاندونها و اعصاب
-
میزان درد، تورم یا خشکی
-
نحوه استفاده فرد از دست در فعالیتهای واقعی
این ارزیابی کمک میکند مشخص شود مشکل اصلی از کجاست و چه بخشهایی باید در اولویت درمان قرار بگیرند.
مرحله دوم: تعیین اهداف درمانی کاربردی
در کاردرمانی دست، هدفها باید کاملاً عملی باشند. مثلاً:
-
گرفتن لیوان بدون درد
-
نوشتن یا کار با موبایل
-
بستن دکمه یا زیپ
-
استفاده مؤثر از دست در کار یا شغل
هدفگذاری غیرواقعی یا کلی میتواند بیمار را ناامید کند، به همین دلیل اهداف درمانی دقیق و مرحلهای تعیین میشوند.
مرحله سوم: تمرینهای تخصصی و هدفمند
جلسات کاردرمانی دست معمولاً ترکیبی از تمرینها هستند:
-
تمرینهای افزایش دامنه حرکتی
-
تقویت عضلات دست و مچ
-
تمرینهای حرکات ظریف و هماهنگی
-
فعالیتهای عملکردی شبیه زندگی واقعی
تمرینها بهتدریج سختتر میشوند و با پیشرفت بیمار تغییر میکنند. فشار بیش از حد یا تمرین اشتباه میتواند آسیبزننده باشد، به همین دلیل نظارت تخصصی اهمیت زیادی دارد.

مرحله چهارم: استفاده از اسپلینت و وسایل کمکی (در صورت نیاز)
در برخی موارد، کاردرمانی دست شامل:
-
ساخت یا تجویز اسپلینت
-
آموزش استفاده صحیح از وسایل کمکی
-
محافظت از مفصل یا تاندون در حال ترمیم
میشود. این ابزارها بهصورت موقت استفاده میشوند و بخشی از برنامه درمانی هستند، نه جایگزین تمرین.
مرحله پنجم: ارزیابی مداوم و اصلاح برنامه درمانی
در طول مسیر، پیشرفت بیمار مرتب بررسی میشود:
-
اگر حرکت بهتر شد، تمرینها تغییر میکنند
-
اگر درد یا محدودیت ایجاد شد، برنامه اصلاح میشود
این انعطافپذیری باعث میشود کاردرمانی دست ایمن، مؤثر و متناسب با شرایط فرد باقی بماند.
نقش تمرینهای خانگی و همکاری بیمار در موفقیت کاردرمانی دست
هرچقدر هم جلسات کاردرمانی دست حرفهای و دقیق باشند، اگر درمان به اتاق کلینیک محدود شود، نتیجه کامل به دست نمیآید. واقعیت این است که بخش بزرگی از بهبود دست، بین جلسات درمان و در زندگی روزمره اتفاق میافتد. اینجاست که نقش تمرینهای خانگی و همکاری فعال بیمار پررنگ میشود.
چرا تمرین خانگی در کاردرمانی دست حیاتی است؟
دست برای بهبود، به تکرار هدفمند نیاز دارد. تمرینهای خانگی کمک میکنند:
-
دامنه حرکتی حفظ شود
-
خشکی مفاصل برنگردد
-
عضلات ضعیفشده دوباره فعال شوند
-
مغز و دست هماهنگی بهتری پیدا کنند
اگر تمرینها فقط هفتهای چند جلسه انجام شوند، بدن فرصت کافی برای یادگیری و تطبیق پیدا نمیکند.
تمرینهای خانگی؛ ساده ولی مؤثر
تمرینهای خانگی در کاردرمانی دست قرار نیست پیچیده یا زمانبر باشند. معمولاً شامل فعالیتهایی هستند که مستقیماً به زندگی روزمره مرتبطاند، مثل:
-
باز و بسته کردن دست و انگشتان
-
تمرین گرفتن و رها کردن اشیا
-
استفاده آگاهانه از دست درگیر در کارهای روزانه
-
تمرینهای توصیهشده برای کشش یا تقویت
مهمتر از تعداد تمرینها، انجام صحیح و منظم آنهاست. تمرین اشتباه میتواند درد یا آسیب را تشدید کند.
همکاری بیمار؛ عامل تعیینکننده نتیجه درمان
در کاردرمانی دست، درمانگر فقط راه را نشان میدهد؛ این خود بیمار است که مسیر را طی میکند. همکاری بیمار یعنی:
-
انجام تمرینها طبق برنامه
-
صبور بودن در برابر کندی پیشرفت
-
گزارش درد، خستگی یا تغییرات غیرعادی
-
پرهیز از فشار بیش از حد به دست
بیمارانی که فعالانه در روند درمان مشارکت میکنند، معمولاً نتایج بهتری میگیرند.
نقش خانواده و اطرافیان
در برخی موارد—بهخصوص در سالمندان یا بیماران عصبی—خانواده نقش مهمی دارد. حمایت درست خانواده یعنی:
-
تشویق به استفاده از دست درگیر
-
جلوگیری از وابستهسازی بیش از حد
-
کمک به انجام تمرینها بدون فشار
رفتار خانواده میتواند روند کاردرمانی دست را تسریع کند یا برعکس، آن را کند کند.
چه زمانی باید تمرینها بازبینی شوند؟
اگر:
-
درد افزایش پیدا کرده
-
دامنه حرکت کمتر شده
-
تمرینها بیش از حد خستهکننده شدهاند
لازم است تمرینها با کاردرمانگر بازبینی شوند. تغییر برنامه درمانی بخشی طبیعی از مسیر کاردرمانی دست است، نه نشانه شکست.
کاردرمانی دست چقدر طول میکشد و چه انتظاری باید داشت؟
یکی از پرتکرارترین سؤالها این است:
«کاردرمانی دست چقدر زمان میبرد و آیا دست کاملاً مثل قبل میشود یا نه؟»
جواب صادقانه و حرفهای این است: مدت درمان ثابت نیست و نتیجه به عوامل متعددی بستگی دارد. کاردرمانی دست یک مسیر تدریجی است که باید با صبر و نگاه واقعبینانه طی شود.
چه عواملی روی مدت کاردرمانی دست تأثیر میگذارند؟
طول درمان و میزان بهبود به موارد زیر وابسته است:
-
نوع و شدت آسیب (شکستگی، تاندون، عصب، سکته و…)
-
زمان شروع کاردرمانی بعد از آسیب یا جراحی
-
سن و وضعیت عمومی سلامت فرد
-
میزان خشکی، درد یا ضعف موجود
-
انجام منظم تمرینهای خانگی
-
همکاری بیمار و پیگیری درمان
برای برخی افراد، چند هفته کاردرمانی دست میتواند عملکرد قابل قبولی برگرداند. برای بعضی دیگر، درمان چند ماهه لازم است، بهخصوص در آسیبهای عصبی یا تاندونی.
نشانههای واقعی پیشرفت در کاردرمانی دست
پیشرفت همیشه ناگهانی یا چشمگیر نیست. در کاردرمانی دست، نشانههای کوچک بسیار مهماند:
-
افزایش دامنه حرکت انگشتان یا مچ
-
کاهش درد هنگام انجام فعالیتها
-
گرفتن بهتر اشیا
-
افزایش دقت در حرکات ظریف
-
استفاده ناخودآگاهتر از دست درگیر در کارهای روزمره
این تغییرات نشان میدهند که دست و سیستم عصبی در حال تطبیق و یادگیری مجدد هستند.
انتظارات درست از کاردرمانی دست
واقعبینی، کلید موفقیت درمان است:
-
کاردرمانی دست معجزه نمیکند
-
نتیجه یکشبه به دست نمیآید
-
همه آسیبها به بهبود کامل نمیرسند
اما در مقابل:
-
عملکرد دست میتواند بهطور قابلتوجهی بهتر شود
-
استقلال فرد افزایش پیدا میکند
-
درد و محدودیتها قابل کنترل میشوند
هدف اصلی کاردرمانی دست، بهبود کیفیت زندگی از طریق عملکرد بهتر دست است، نه رسیدن به شرایط ایدهآل غیرواقعی.
چه زمانی باید برنامه درمانی بازبینی شود؟
اگر:
-
درد یا محدودیت حرکتی بدتر شده
-
پیشرفت برای مدتی متوقف شده
-
تمرینها بیش از حد خستهکنندهاند
لازم است برنامه کاردرمانی دست بازنگری شود. اصلاح برنامه بخشی طبیعی از یک درمان حرفهای است.
پشتوانه علمی کاردرمانی دست
جمعبندی نهایی
کاردرمانی دست یکی از تخصصیترین و مؤثرترین روشهای توانبخشی برای بازگرداندن عملکرد، قدرت و مهارتهای حرکتی دست است. از آسیبهای ارتوپدی و تاندونی گرفته تا مشکلات عصبی و پیامدهای سکته مغزی، این درمان کمک میکند فرد دوباره بتواند دستش را در زندگی روزمره بهصورت کاربردی و ایمن به کار بگیرد.
در این مقاله دیدیم که کاردرمانی دست فقط به تمرین عضله محدود نمیشود؛ بلکه روی فعالیتهای واقعی زندگی مثل گرفتن اشیا، نوشتن، لباس پوشیدن و انجام وظایف شغلی تمرکز دارد. ارزیابی دقیق، برنامه درمانی فردمحور، تمرینهای مرحلهای و همکاری فعال بیمار، چهار پایه اصلی موفقیت این درمان هستند.
نکته مهم این است که کاردرمانی دست یک مسیر تدریجی است. پیشرفت ممکن است آهسته و گاهی نامحسوس باشد، اما همین تغییرات کوچک میتوانند نقش بزرگی در کاهش درد، افزایش استقلال و بهبود کیفیت زندگی داشته باشند. انتظار معجزه یا نتیجه فوری، اغلب باعث ناامیدی میشود؛ در حالیکه تداوم و صبر، نتیجه واقعی را میسازد.
در نهایت، کاردرمانی دست نهتنها به بهبود حرکت کمک میکند، بلکه امکان بازگشت فعالتر فرد به زندگی شخصی، اجتماعی و کاری را فراهم میسازد—هدف نهایی هر درمان توانبخشی موفق.